La sterilizzazione e la castrazione sono interventi chirurgici comuni nella medicina veterinaria felina.
Aiutano a prevenire problemi di salute, migliorano la convivenza in casa e contribuiscono al benessere del gatto nel lungo periodo. In questo articolo spieghiamo cosa sono, quando farle e cosa aspettarsi prima e dopo l’intervento.

Sterilizzazione e castrazione: cosa significano davvero
Differenza tra sterilizzazione della gatta e castrazione del gatto
- Sterilizzazione della gatta: prevede la rimozione delle ovaie (ovariectomia) o di ovaie e utero (ovarioisterectomia).
- Castrazione del gatto maschio: consiste nella rimozione dei testicoli.
Entrambi sono interventi definitivi, eseguiti in anestesia generale e con finalità preventive.
Perché sono così diffusi
Queste procedure sono raccomandate perché riducono il rischio di diverse patologie e limitano comportamenti legati agli ormoni sessuali, spesso difficili da gestire in casa.
Quando è consigliato intervenire
Età ideale
In genere l’intervento viene consigliato dai 6 mesi di età in poi, ma il momento migliore va valutato dal veterinario in base al singolo animale.
Gatti che vivono in casa e gatti che escono
- I gatti che escono all’esterno hanno maggior rischio di accoppiamenti, lotte e malattie infettive.
- Anche i gatti che vivono solo in casa possono trarre beneficio dall’intervento, soprattutto per la gestione del comportamento.
Quando rimandare
In presenza di problemi di salute, il veterinario può consigliare di posticipare l’operazione fino a condizioni cliniche più favorevoli.

Benefici per la salute della gatta
Riduzione del rischio di tumori mammari
La sterilizzazione precoce riduce in modo significativo il rischio di tumori della mammella, spesso maligni nella gatta.
Prevenzione della piometra
La piometra è una grave infezione dell’utero che può mettere a rischio la vita dell’animale. La sterilizzazione elimina questa possibilità.
Maggiore stabilità ormonale
Scompaiono i calori, spesso accompagnati da miagolii insistenti, agitazione e stress.
Benefici per il gatto maschio
Meno marcature urinarie e aggressività
Dopo la castrazione diminuisce la tendenza a marcare il territorio con urine dall’odore intenso e si riducono comportamenti aggressivi.
Minore rischio di fughe e traumi
I gatti interi sono più inclini ad allontanarsi da casa e a litigare con altri maschi, con conseguenti ferite e infezioni.
Prevenzione di patologie dell’apparato riproduttivo
La castrazione elimina il rischio di tumori testicolari e riduce problemi prostatici.
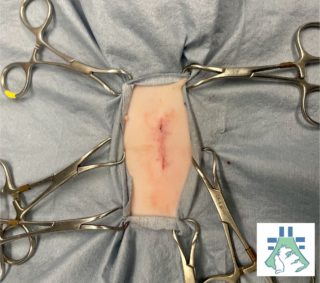
Sterilizzazione della gatta
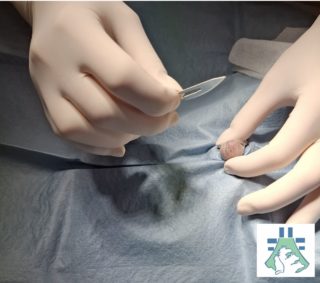
È un’operazione leggermente più invasiva, perché richiede un accesso all’addome. Oggi viene eseguita con tecniche sicure e consolidate.
Anestesia e sicurezza
Prima dell’intervento vengono effettuati controlli clinici ed eventuali esami del sangue per ridurre i rischi anestesiologici.
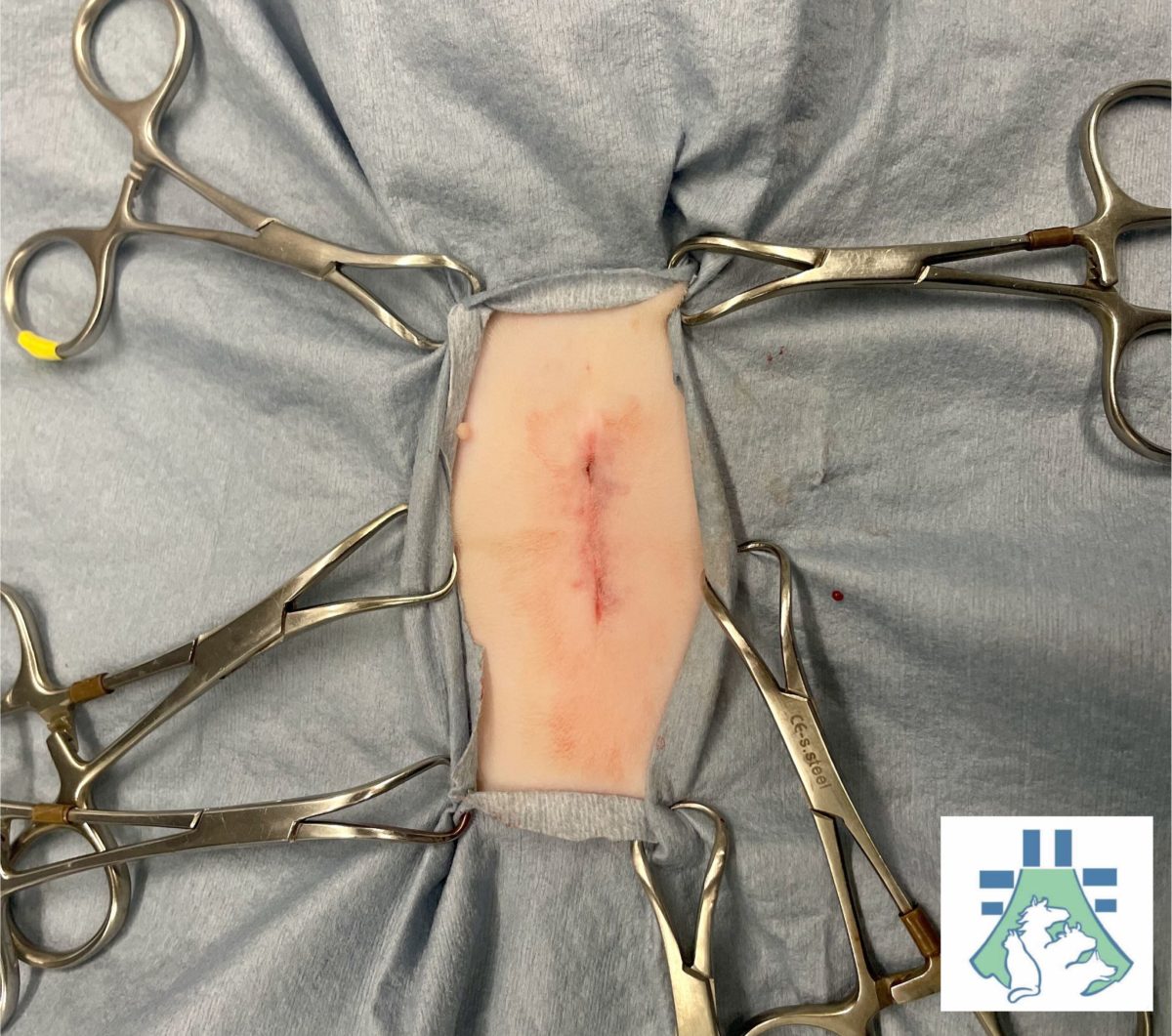
Il periodo post-operatorio: cosa aspettarsi
Tempi di recupero
- Gatto maschio: spesso riprende le normali attività in 24–48 ore.
- Gatta: il recupero richiede in genere alcuni giorni in più.
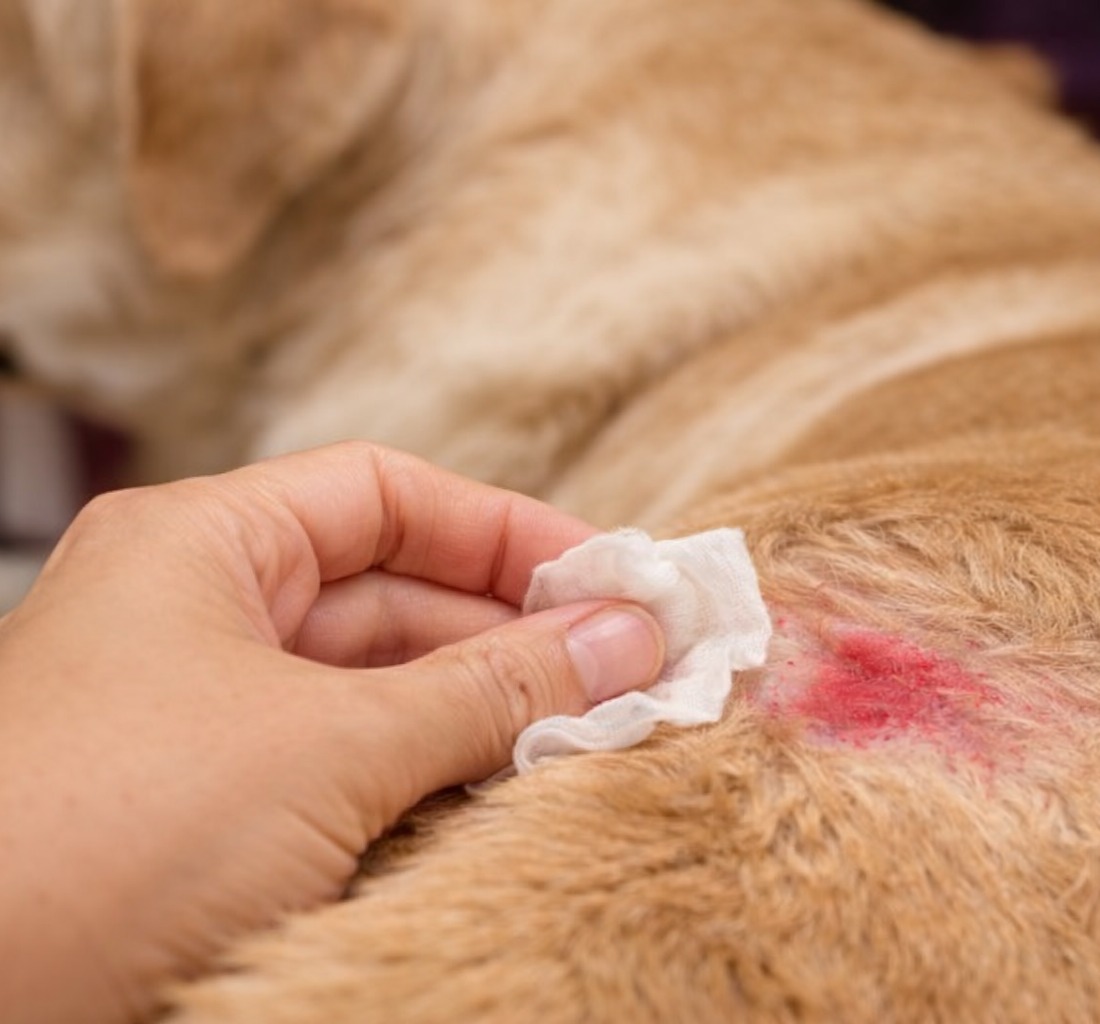
Cura della ferita
È importante controllare la ferita, evitare che il gatto si lecchi e seguire le indicazioni del veterinario su collare ed eventuali farmaci.
Alimentazione e peso
Dopo l’intervento il metabolismo può rallentare. Una dieta adeguata e controlli periodici aiutano a prevenire l’aumento di peso.
Dubbi e falsi miti da chiarire
“Il gatto ingrassa dopo la sterilizzazione”
Non è inevitabile. L’aumento di peso dipende soprattutto da alimentazione e attività fisica.
“Cambia il carattere”
Il gatto non perde la sua personalità. Può diventare più tranquillo perché diminuisce lo stress ormonale.
“È meglio fare almeno una cucciolata”
Non esistono benefici dimostrati per la salute della gatta nel fare una gravidanza prima della sterilizzazione.
Il ruolo del veterinario nella scelta consapevole
Ogni gatto è diverso. Il veterinario valuta età, stile di vita e stato di salute per consigliare il momento e la modalità più adatti. Un colloquio informativo aiuta a prendere una decisione serena e consapevole.
Punti chiave
- La sterilizzazione e la castrazione sono interventi preventivi sicuri.
- Riducono il rischio di malattie gravi e migliorano il comportamento.
- Il recupero è generalmente rapido.
- L’alimentazione post-intervento va gestita con attenzione.
- Il veterinario è il riferimento per una valutazione personalizzata.
Presso il Centro Veterinario San Martino di Traversetolo queste prestazioni sono di gestione quotidiana.
Per chiarimenti contattaci subito, siamo a tua disposizione!